疾患
機能性便秘症
【STEP3】機能性便秘症の検討
・機能性便秘症は便秘型IBSと連続したスペクトラムにあると考えられ、明確に区別するのは困難である
過敏性腸症候群
・大腸通過遅延型、大腸通過正常型、機能性便排出障害の3つに区分される・大腸通過遅延型と大腸通過正常型をあわせて排便回数減少型とする
・機能性便排出障害は、器質性が除外できていれば機能性便排出障害と同じである
★ 用語が重複してわかりにくいので注意
1. 診断基準と分類


2. 臨床的アプローチ
簡易的な診断)
結腸通過時間型: 排便回数が少なく硬便(bristol scale 1 〜2)であれば疑う
便排出障害: 治療の有無にかかわらず便が軟便あるいは水様便でも排便時に怒責がある
① 食事療法、生活習慣、排便姿勢の改善
・朝食後などに決まった時間にトイレに行くことを指導する
・食物繊維(キウイフルーツ、プルーンなど)、運動療法、多くの水分摂取など
・強い前傾姿勢で容易に排便できることも多い
・改善がみられなければ次に進む
② 薬物療法
1) 浸透圧性下剤 ラクツロース 酸化マグネシウム ポリエチレングリコール
・酸化マグネシウムは腎機能低下のある場合には注意して用い、適宜、血中Mgを測定する
2) 上皮機能変容薬
ルプピストン(アミティーザ) 12〜24μgX2回/日 食後
・嘔気に対しては、減量や食事直後の内服。1〜2週間で軽減することが多い
リナクロチド(リンゼス) 0.5mg1X 食前/日 0.25mgに減量可
3)胆汁酸トランスポーター阻害薬
エロビキシバット(グーフィス) 5〜15mg 1x食前/日
4)補助治療薬
・すべてエビデンスは乏しく推奨レベルも示されていないが試みても良い
漢方薬 大黄含有製剤は刺激性下剤の一種である
大建中湯は大腸通過時間を短縮するという報告がある
プロバイオティクス
消化管運動改善薬 モサプリド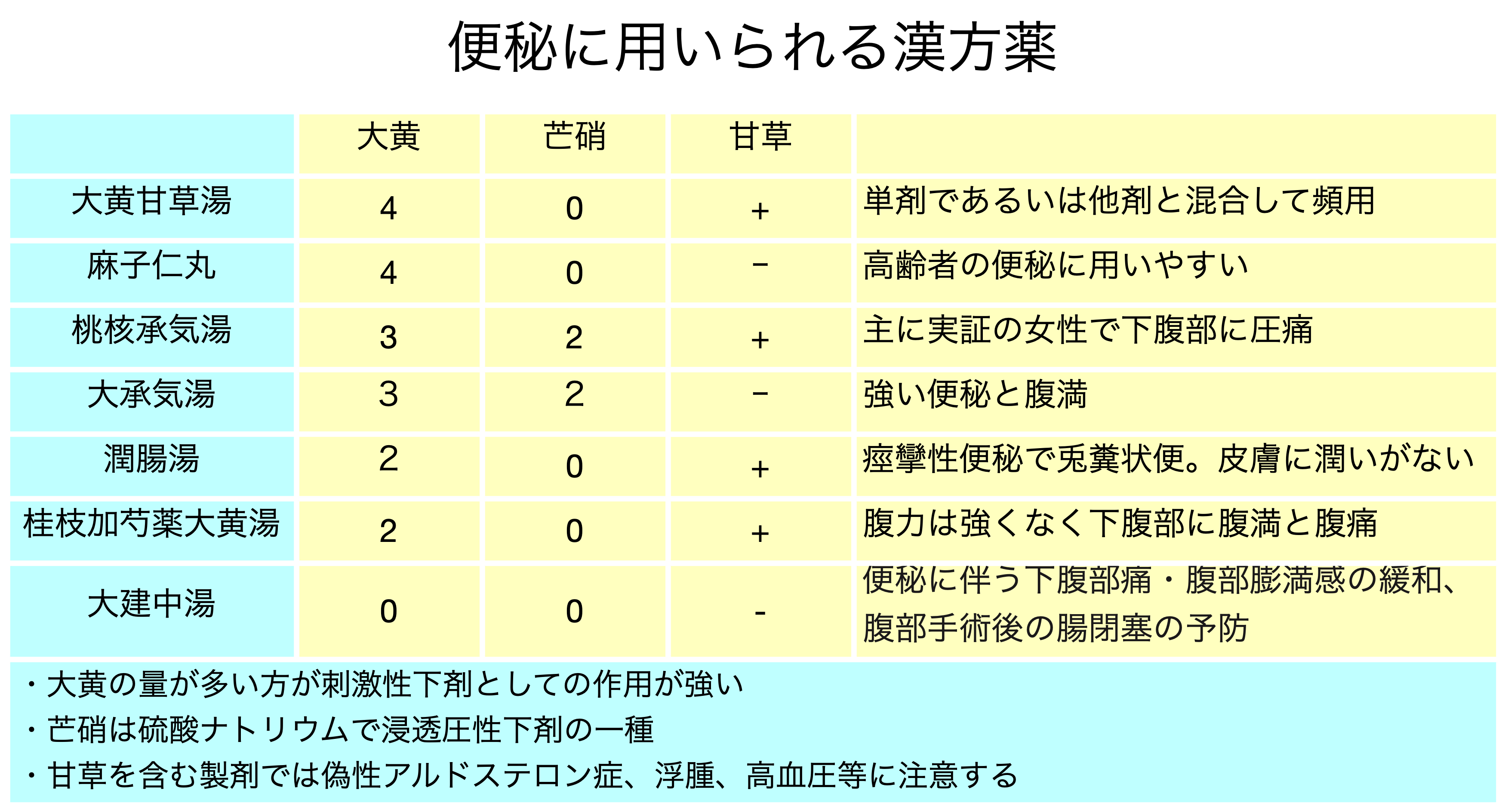
5)刺激性下剤
有効ではあるが耐性や習慣性の獲得を避けるために原則的には頓用で用いるべき
6)浣腸、座剤
原則的には頓用で用いるべきとされている
3. 詳細な評価
① 機能性便秘の評価
大腸通過時間検査)
最も普及しているのは放射線不透マーカー法。ただし、保険適応がなく可能な施設は限られる
バルーンを用いた検査)肛門内にバルーンを入れて評価する
・肛門反射: 膨らませた時の肛門の反応を見る。正常であれば弛緩する
・排出検査: 膨らませて息んでもらい排出できる量を調べる
・コンプライアンス検査: 空気を注入して肛門圧を測定し緊張を調べる
② 非狭窄性器質性便秘症の可能性を再検討する
非狭窄性器質性便秘症
③ 機能性便排出障害の可能性を検討する
機能性便排出障害 → 評価は専門医療機関に任せる
・便は「普通の硬さ」もしくは「軟らか」で直腸まで達しているが排便できない
・診察で直腸に溜まっている不快感の訴えがあり、直腸診や画像で直腸内に便が確認できれば診断する
・通常の便秘治療で処方される緩下剤や下剤は無効で、摘便、浣腸もしくは座薬を用いる
-
参考文献)
1.日本消化管学会「便通以上症診療ガイドライン2023 慢性便秘症」南江堂
2.中島淳 「慢性便秘の診断と治療」日本内科学会雑誌 105巻 3号 2015
3.稲森正彦 他「慢性便秘の診断の実際 ―病歴聴取,身体診察,検査―」日内会誌 108:16~21,2019
4.「特集 慢性便秘診療の今」Pharma Medica vol.35 No.9 2017
5.中島淳 「実地診療における慢性便秘症の病態と診断」日消誌 2023;120:231―238