- Paramyxovirus科Morbillivirus 属の一本鎖RNAウイルスによって引き起こされる急性の発熱と発疹を伴う疾患
- 空気感染(飛沫核感染)、飛沫感染、接触感染と様々な経路で感染する
- 実効再生産数(一人の感染者が発生させる二次感染者数)は9〜18と感染力は非常に強い
- 麻しんウイルスは熱、紫外線、酸、エーテル等で容易に不活化され、空気中や物体表面での生存時間は最大で2時間程度とされる
- 5類感染症であるが、届け出基準(後述)を満たせば保健所に届け出る必要がある
【発生動向】
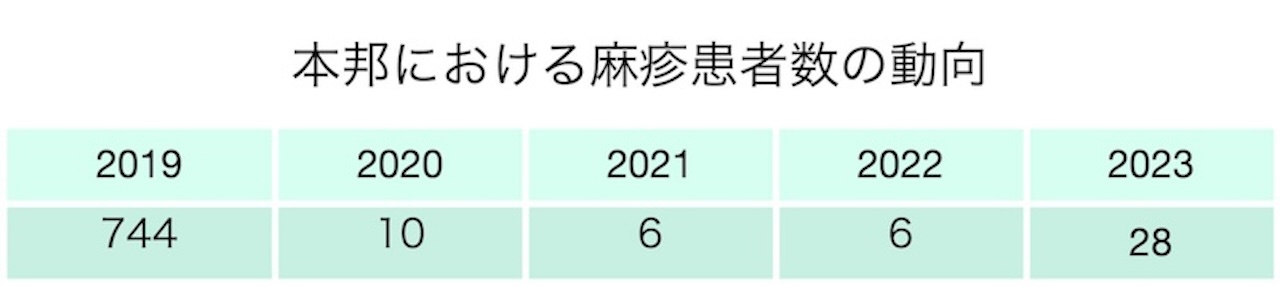
- 2008年には11013例の麻疹症例が報告された
- 2015年日本に対してWHO西太平洋地域事務局から麻疹の排除認定がなされた
- 以後はほぼ散発的である。2019年には海外からの持ち込み症例を発端とした医療機関での集団発生があった 関連記事に移動
- 従って、本邦では麻疹は非常に稀であるが、集団発生などがみられる時期には十分に注意する必要がある
【病態】
]- 感染部位周囲の局所のリンパ節の免疫細胞に感染して増殖し、さらに血流に乗って全身のリンパ節に運ばれ、そこで全身の免疫系細胞に感染して増殖する
- このため患者は一過性に強い免疫機能抑制状態を生じる
- 麻しんウイルスそのものによる症状だけでなく、他の細菌やウイルス等による二次感染を受けやすくなる
【症状】
- 潜伏期は6〜21日
- 典型的な経過は、カタル期、発疹期、回復期に分けられている
- 一回の感染、あるいは2回のワクチンで通常、終生免疫を獲得する
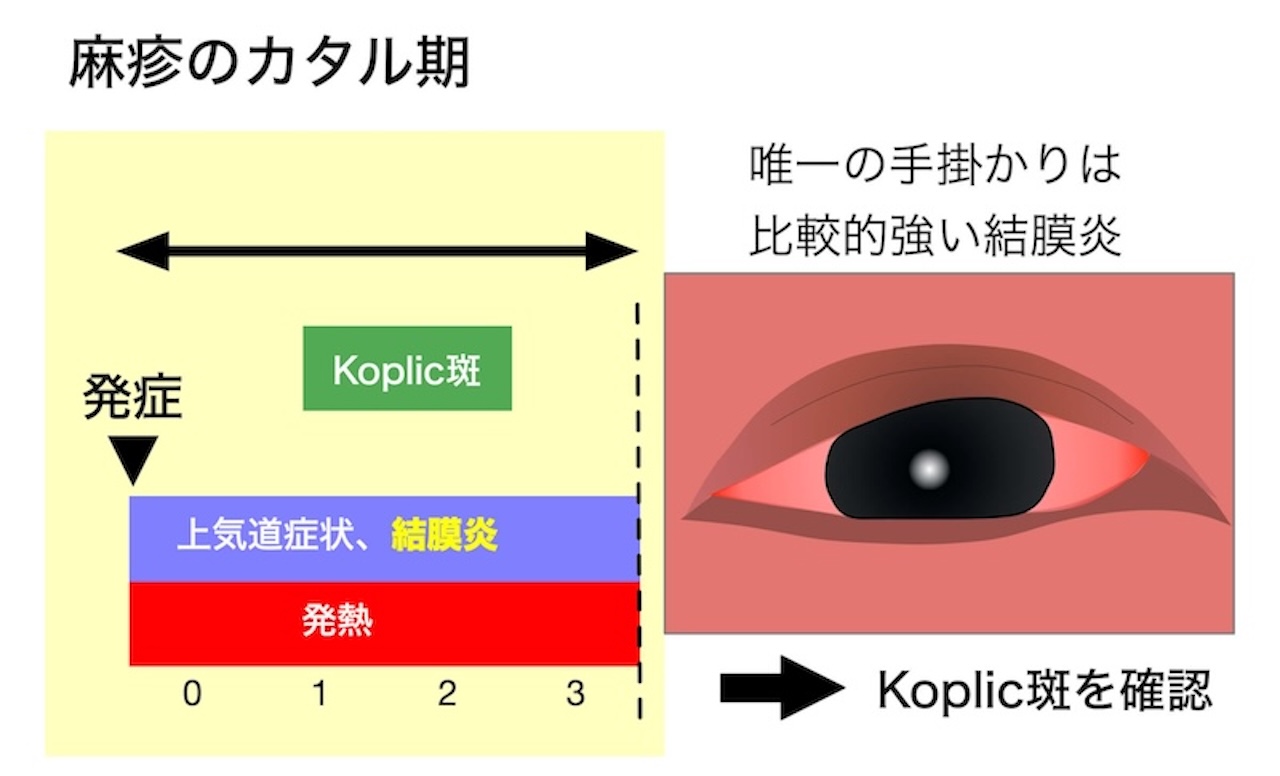
- (カタル期)
- 発熱は39-40と高熱が多い
- 上気道炎症状(咳嗽、鼻漏、咽頭痛)と結膜炎症状(結膜 充血、眼脂、羞明)がほぼ同時に現れる
- 本邦の研究で成人では咳嗽と咽頭痛は88%、結膜炎は約87%に出現したという報告がある(*5)
- それぞれの症状は下図のような時間経過で出現する
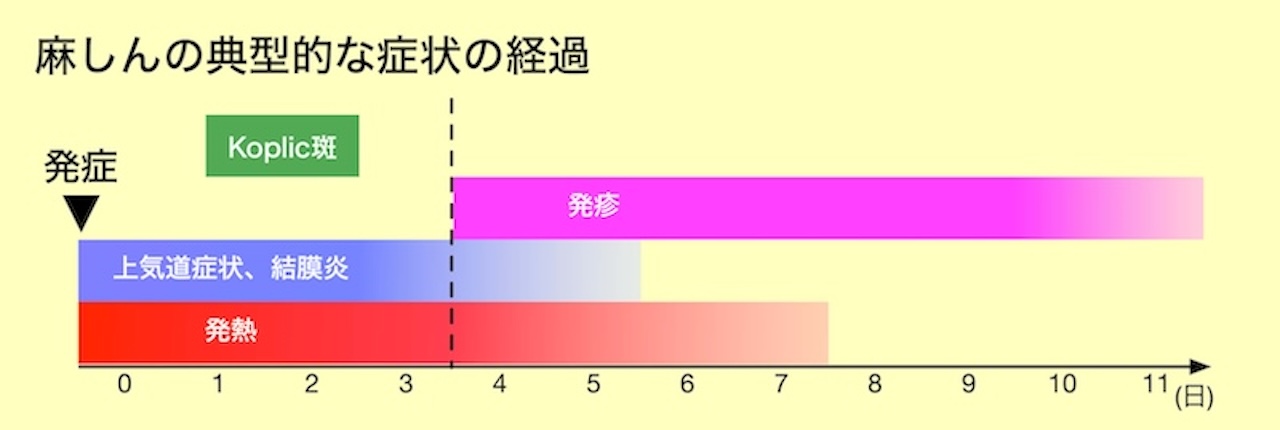
- Koplic斑
- 両側臼歯側面の頬粘膜に生じる径1〜3mmの白斑で周囲をやや隆起した紅暈に囲まれている
- 皮疹出現に先行する1〜2日前に出現し、1〜3日で消失する
- 確認出来れば診断的価値は高いが、無くても麻疹を否定できない
- 本邦の報告では成人で88%で出現したとされている(小児は82% )

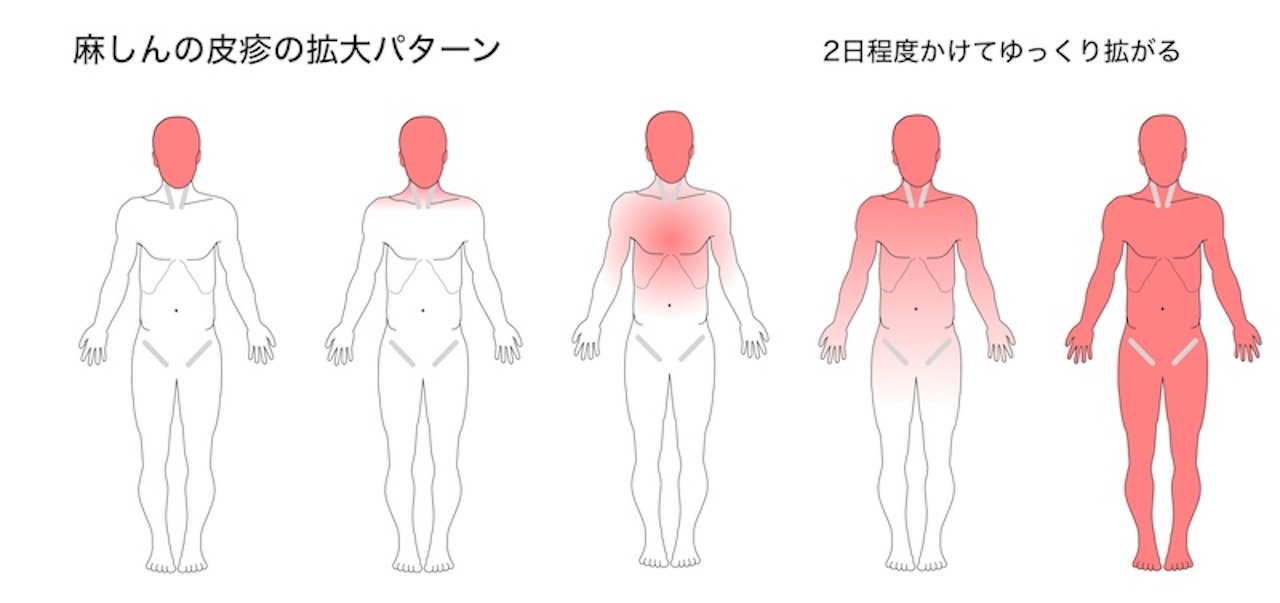
- (発疹期)
- 皮疹は頭部からはじまり、2日程度かけて下行性に全身に拡大する
- 淡紅色で扁平な紅斑からはじまり、しだいに濃紅色の丘疹となる
- 7日目あたりから消退しはじめ、色素沈着や落屑を起こす
- (回復期)
- 合併症が生じなければ、皮疹出現後7〜10日で軽快する
- 合併症(後述)を起こすリスクは約30%と低くはない
- 咳嗽は1〜2週間遷延することが多い