症候
滲出性胸水
滲出性胸水
【STEP3-2 滲出性胸水】

・日本では滲出性胸水の原因として癌性胸膜炎が最多で、結核性胸膜炎が二番目であり、このふたつで全体の60~70%を占める。肺炎随伴性胸水がそれに続く
・第1段階では、細菌感染、結核、悪性疾患の3つのみを取り扱う
滲出性胸水の初期評価
-
・発熱と呼吸器症状があり、明らかな肺炎が存在する胸水は肺炎随伴性胸水を強く疑う
・明かな肺炎随伴性胸水でなければ癌性胸膜炎および結核性胸膜炎を考える
・とくに発熱や上気道症状が無い場合には、癌性胸膜炎と結核性胸膜炎を想定して以下の評価を進める
・LDH上昇、血糖低値、pH低値などの所見は、この3病態では共通するため、あまり鑑別には有用ではない
・肺血栓塞栓症は漏出性でも滲出性でもありえるため、鑑別診断としては想定しておく。D-ダイマーが上昇していれば積極的に疑う
肺血栓塞栓症
(胸水細胞分画)
・好中球が優位である場合、まず細菌感染を考え、リンパ球優位であればまず結核と悪性疾患を考える*
・しかしながら、結核もとくに感染初期では好中球優位になることがある
・典型的な結核性胸水ではリンパ球数は80〜90%以上となる(*4*5)
-
* 細胞分画による鑑別は、感度・特異度が示されているわけでもカットオフ値があるわけでもないので上記に当てはまらない場合もありえることは念頭においておく
まず、再び胸水を採取して以下の評価を行う
-
・CA15-3は乳がんのCA153は卵巣癌のマーカーなので女性で適応があれば検査する
【肺炎随伴性胸水】
(分類)
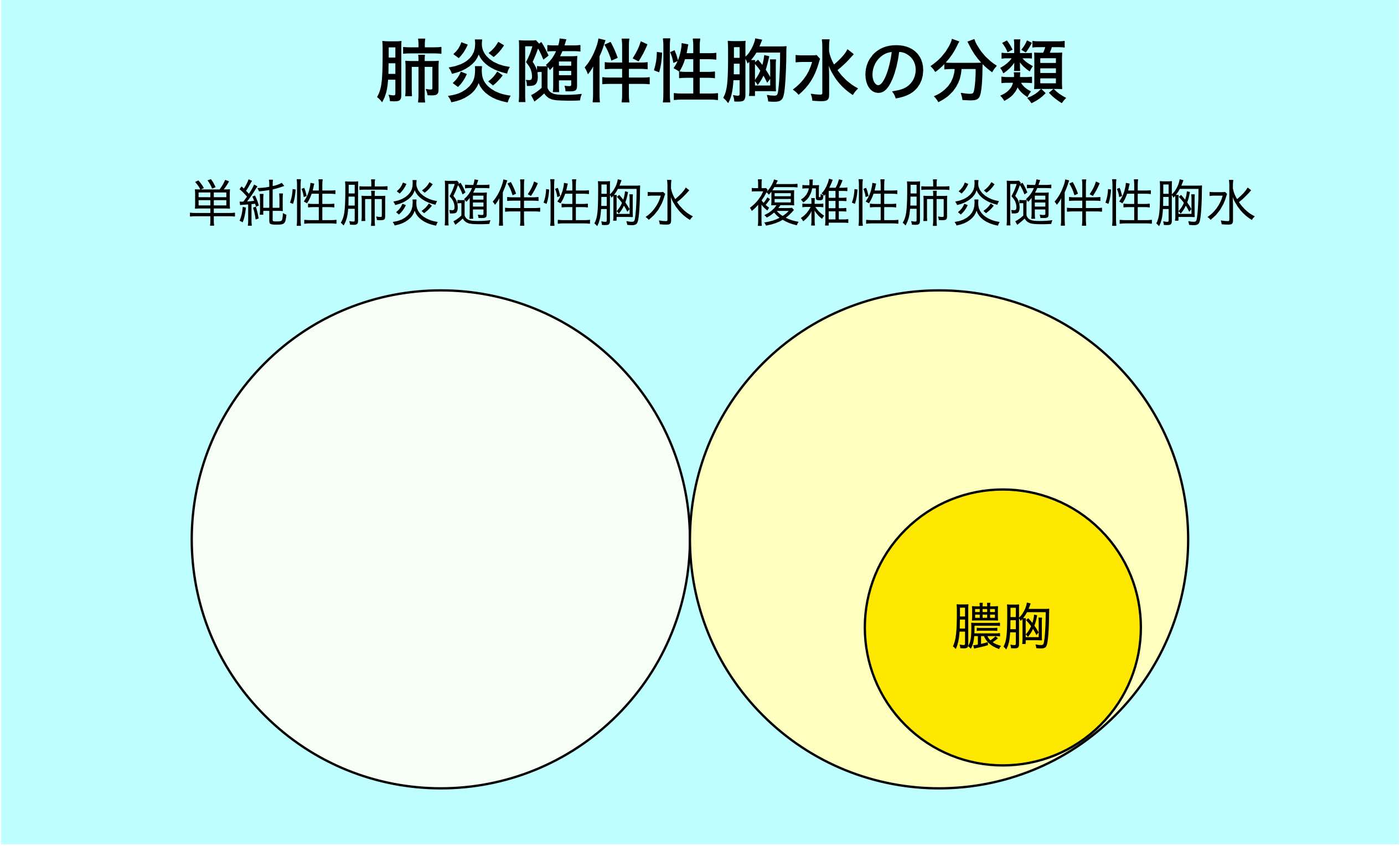
・細菌感染による胸水は通常は肺炎に随伴して生じるので肺炎随伴性胸水と呼ばれる
・肺炎随伴性胸水は単純性と複雑性に区分され、複雑性肺炎随伴性胸水の一部の病態が膿胸である
-
① まだ行っていなければグラム染色、細菌培養の検体をとり、抗生剤を始める
ABPC/SBT 3g・q6
CLDM 600mg・q8
(膿胸と胸腔ドレナージの必要性の判断)
・ 肉眼的に胸水が明らかに膿を含む、あるいはグラム染色で菌が確認される場合は膿胸と確定してよい。膿胸には通常、胸腔ドレナージが必要である
・ イギリス胸部学会およびアメリカ胸部学会のガイドラインでは、pH<7.2の場合は胸腔ドレナージを推奨している
膿胸
② 治療効果判定
・培養の結果により必要であれば抗生剤を変更する
・臨床的に肺炎が改善しない場合は、一般細菌による肺炎以外の可能性を検討する**
・臨床的に肺炎が改善し、胸水も減少、消失すれば終了
・臨床的に肺炎が改善しても、胸水が減少しない場合は、留置していなければ胸腔ドレナージを検討し、また肺炎随伴性胸水以外の疾患を考えてみる

-
** 一般細菌以外の肺炎
非定型肺炎:マイコプラズマ、クラミドフィラ、Q熱、ウイルス性肺炎
細胞免疫不全があれば、サイトメガロウイルス、アスペルギルス、クリプトコッカス、ニューモシスチスなども考える
マイコプラズマ肺炎
肺アスペルギルス症
【癌性胸膜炎】
・胸水の細胞分画は通常リンパ球優位となる
① 胸水細胞診を行っていなければ追加する(感度は60%程度)。検体は原則として50ml以上とする。繰り返し行っても良い
② 原疾患としては肺癌、乳がん、リンパ腫、卵巣癌、胃癌などが多い
③ 胸水中の腫瘍マーカーを測定する
④ 細胞診が陰性の場合、胸膜細胞診や胸腔鏡下胸膜生検を検討する
⑤ 癌の既往など事前確率が高い場合は繰り返し検査を行う

【結核性胸膜炎】
-
・胸水の細胞分画は通常リンパ球優位となる
・インターフェロンγ遊離試験(クォンティフェロン)は、結核の除外に有用だが活動性か否かの判定はできない
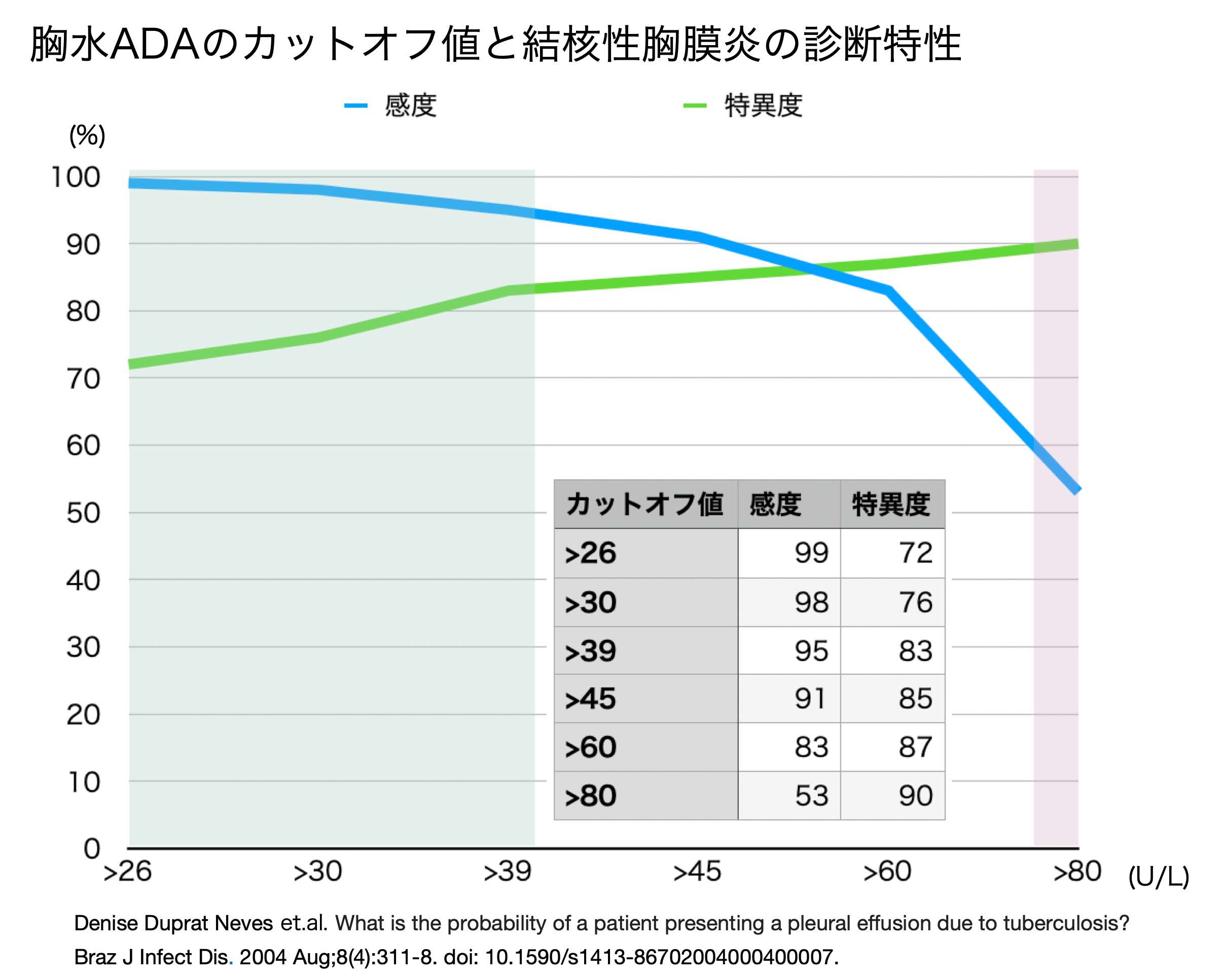
・まずはADAで評価する。細胞分画がリンパ球優位でADA高値であれば結核の可能性は高い。好中球優位だと細菌感染でもADAは上昇するので参考にならない
・細胞分画がリンパ球優位かつADAが25以下であれば結核はほぼ否定され、80以上であれば強く結核を示唆する
・胸部CTで異常陰影を認めることが多いが、なくても否定はできない
・胸水培養、PCR,胸膜生検の感度はいずれも40%程度だが特異度は高い
(インターフェロンγ遊離試験)
・結核感染の既往を判定する試験で、活動性であるかはこれだけではわからない
・SCGおよびほとんどの非結核性抗酸菌の影響を受けない
・一般成人を対象にしたメタ分析では感度94%、特異度96%(*8)
・高齢者や免疫抑制状態においては感度が低下する
・T-SPOTと診断特性に大きな違いはない
結核
以上で診断がつかない場合
-
・癌性胸膜炎と結核性胸膜炎の診断は難しい場合があるので、これらの評価を続けながらより頻度の低い原因疾患を検討する
頻度の低い胸水の原因疾患
-
参考文献)
1. 石井義洋「卒後20年総合内科医の診断術 Ver.3」第3版 中外医学社 2024
2. 髙岸勝繁 他「ホスピタリストのための内科診療フローチャート第2版」シーニュ 2019
3. 皿谷健「片側性胸水の鑑別」医学会新聞 2017.8.11
https://www.igaku-shoin.co.jp/paper/archive/y2017/PA03239_03
4. 田浦喜裕 他「結核性胸膜炎が疑われた1例」小児感染免疫 Vol. 32 No. 3 241
5. 徳安宏和 他「急速に胸水が減少した肺結核随伴性胸膜炎の1例」日呼吸会誌 45(11),2007.
6. David Shitrit et.al. Diagnostic Value of CYFRA 21-1, CEA, CA 19-9, CA15-3, and CA 125 Assays in Pleural Effusions:Analysis of 116 Cases and Review of the Literature The Oncologist, Volume 10, Issue 7, August 2005, Pages 501–507
7. 日本結核・非結核性抗酸菌症学会予防委員会「インターフェロンγ遊離試験使用指針2021」 Kekkaku Vol.96,No.6:173-182,2021
8. Sotgiu G, Saderi L, Petruccioli E, et al.: QuantiFERON TB Gold Plus for the diagnosis of tuberculosis: a systematic review and meta-analysis. Journal of Infection. https://doi. org/10.1016/j.jinf.2019.08.018
