【疫学】
- 好発年齢は50歳代、男性が女性の約2倍
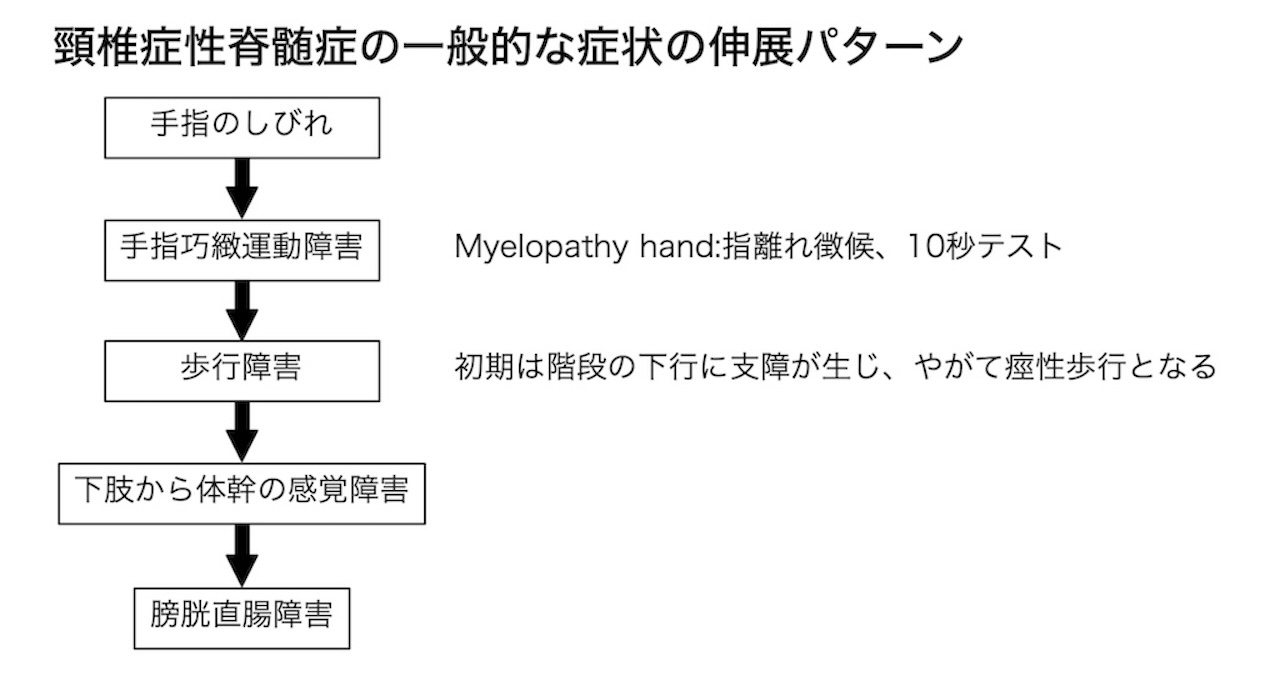
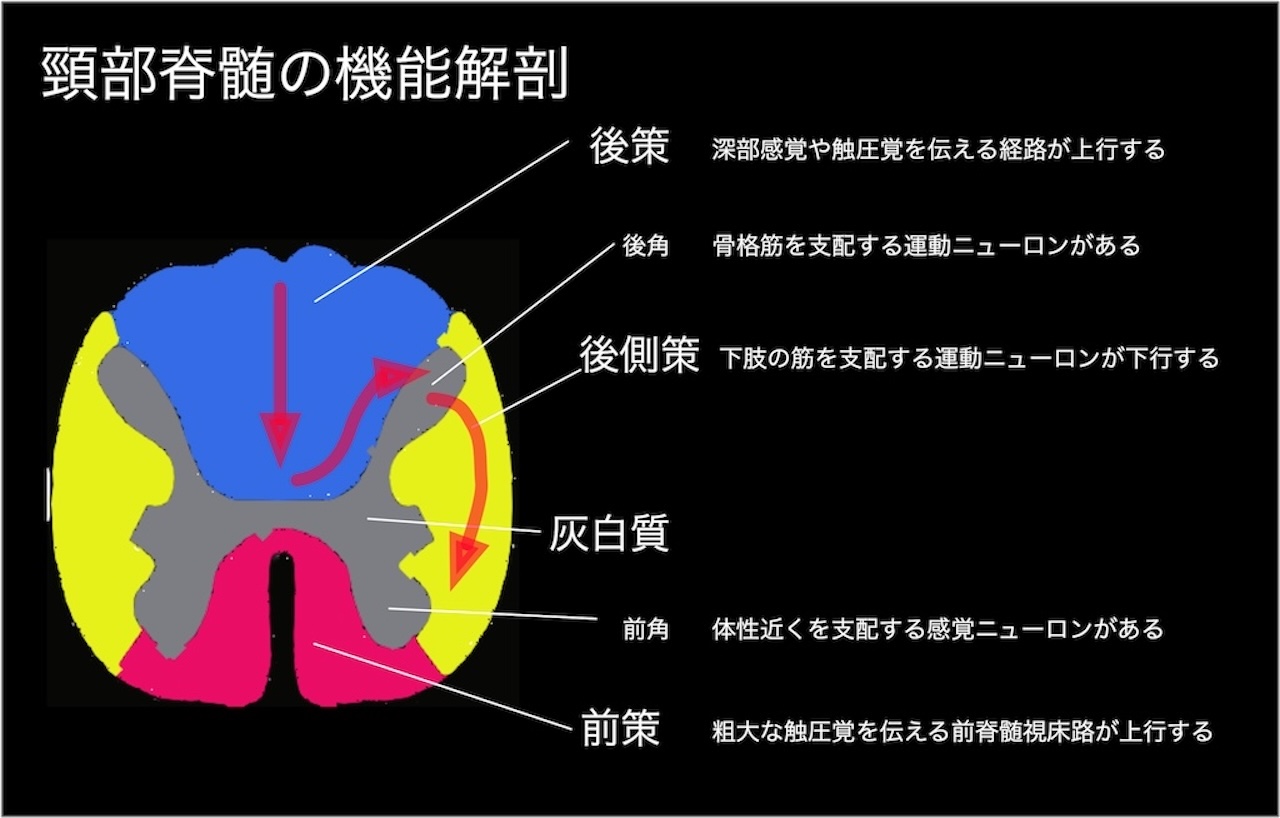
- 脊髄障害は脊髄中心部(上肢症状)からはじまり、徐々に後側索(下肢の痙性麻痺)、最後に前側索(下肢の、温痛覚障害)に広がる
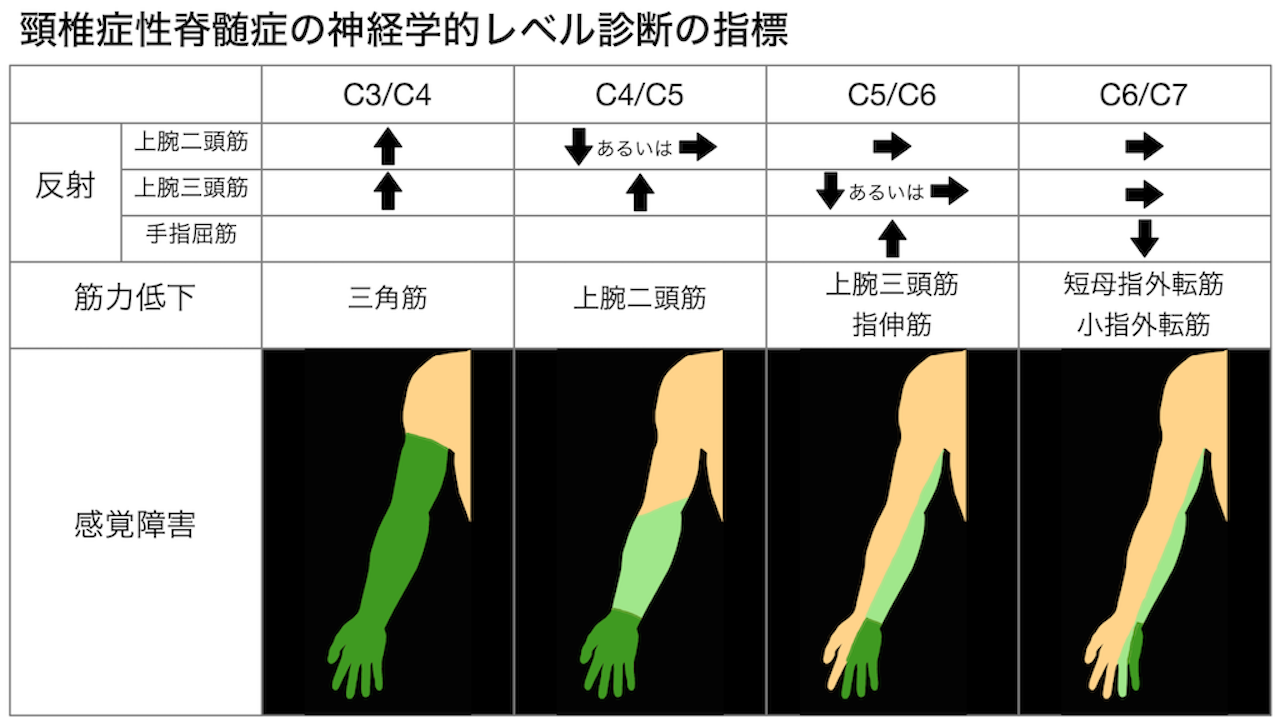
- 障害高位はC5/C6が最も頻度が高く、次いでC4/C5、C3/C4、C6/C7の順
- 高齢者の患者では65歳未満の患者と異り、主病変の高位がC3/4、C4/5である症例が約80%
- 生命予後は 正常群と比較すると平均約9年短縮していたとする報告がある
- 参考文献)
- 安藤 哲朗「頸椎症の診療」臨床神経 2012;52:469-479
- 日本神経治療学会「標準的神経治療 しびれ感」医学書院 2107
- 田中 雅人 他「頚椎症性脊髄症の診療ガイドライン」岡山医学会雑誌 第122巻 April 2010, pp. 67-71
- 日本整形外科学会 他「頸椎症性脊髄症診療ガイドライン2020 改訂第3版」 5. 森 健躬「頚診療マニュアル」医歯薬出版 1987