- 長期間低栄養(飢餓)状態にあり、様々な電解質、ビタミン等の深刻な欠乏がある患者に、急激な栄養投与を行った場合に種々のホルモン(インスリン、グルカゴンなど)の分泌、代謝に大きな変化が起こる
- 飢餓状態では細胞内のP,K,Mgが血液中に移動して電解質バランスを保っているが、全体的には枯渇状態にある
- この状態で糖が負荷されるとインスリン分泌が増加し、P,K,Mgが細胞内に移動し、同時にビタミンB1も大量に消費される
- このために、急激に低P血症、低K血症、低Mg血症、ビタミンB1欠乏が進行し、重篤で生命のリスクを伴う合併症が引き起こされる
疾患
Refeeding症候群
【症状】
電解質やビタミンの欠乏によって、さまざまな症状が生じる
(P欠乏)
- 特に低P血症が危険
- 栄養開始後24~72時間以内に急激に低下することがある。一方、ある程度の貯蔵量がある場合は5~10日後に低下することもある
- 血中P欠乏により赤血球内の2,3-diphosphoglycerateは減少しヘモグロビンの酸素親和性を低下させるため末梢組織への酸素供給量が減少する
- 末梢組織もリン不足からATP(adenosine triphosphate)産生が減少し、エネルギー失調から乳酸アシドーシス、臓器障害へ進展する
- 低K血症、低Mg血症も重篤な不整脈などの合併症を誘発する
(症状) 非特異的な症状が多く予測していないと判断が遅れやすい
- ウエルニッケ脳症、意識障害、痙攣
- うっ血性心不全、不整脈、高血圧、低血圧
- 低血糖(高インスリンの場合と低インスリンの場合がある)
- 肝機能障害(栄養再開直後の劇症型と数週間して生じてくる比較的軽症の場合がある)
- 筋力低下、食慾不振
【リスク評価】
神経性食思不振症、慢性アルコール中毒、慢性的な低栄養など、10日間以上の絶食がある場合には考慮すべき
1. 以下の項目を1つ以上満たす場合
- BMI16未満
- 過去3−6月以内の意図しない15%以上の体重減少
- 10日間以上ほとんど栄養摂取をしていない
- 栄養開始前のK,P,Mgが低値
2. 以下の項目を2つ以上満たす場合
- BMI18.5未満
- 過去3−6月以内の意図しない10%以上の体重減少
- 5日間以上ほとんど栄養摂取をしていない
- 大量飲酒歴、インスリン、化学療法、制酸薬、利尿薬の使用歴
これらのリスクがある場合は必ず血清P,K,Mg,Ca,ビタミンB1のチェックを行う
【発症予防】
- 栄養再開後、各電解質は急激に低下することがあるので原則的には連日モニターする必要がある
- これらの推奨量、特にKについては非現実的なので、実際には適量を投与しつつ加減することになると思う
- 実際は、投与量について十分な研究はされていない(*1)
- 参考文献)
- Hisham M Mehanna et.al Refeeding syndrome: what it is, and how to prevent and treat it BMJ 2008;336:1495-8
- 鈴木(堀田)眞理 「摂食障害の救急治療と 再栄養時のrefeeding症候群」日内会誌 105:676~682,2016
- 畦地英全 他「急性肝障害と低血糖に低インスリン血症を伴った飢餓状態の3例」JSPEN Vol. 1(3) 119-205 :2019
- Anno T, Kaneto H, Shigemoto R, et al. Hypoinsulinemic hypoglycemia triggered by liver injury in elderly subjects with low body weight : case reports. Endocrinol Diabetes Metab Case Rep 2018, doi : 10.1530/EDM-17-0155.
- 長期間低栄養(飢餓)状態にあり、様々な電解質、ビタミン等の深刻な欠乏がある患者に、急激な栄養投与を行った場合に種々のホルモン(インスリン、グルカゴンなど)の分泌、代謝に大きな変化が起こる
- 飢餓状態では細胞内のP,K,Mgが血液中に移動して電解質バランスを保っているが、全体的には枯渇状態にある
- この状態で糖が負荷されるとインスリン分泌が増加し、P,K,Mgが細胞内に移動し、同時にビタミンB1も大量に消費される
- このために、急激に低P血症、低K血症、低Mg血症、ビタミンB1欠乏が進行し、重篤で生命のリスクを伴う合併症が引き起こされる
【症状】
電解質やビタミンの欠乏によって、さまざまな症状が生じる
(P欠乏)
- 特に低P血症が危険
- 栄養開始後24~72時間以内に急激に低下することがある。一方、ある程度の貯蔵量がある場合は5~10日後に低下することもある
- 血中P欠乏により赤血球内の2,3-diphosphoglycerateは減少しヘモグロビンの酸素親和性を低下させるため末梢組織への酸素供給量が減少する
- 末梢組織もリン不足からATP(adenosine triphosphate)産生が減少し、エネルギー失調から乳酸アシドーシス、臓器障害へ進展する
- 低K血症、低Mg血症も重篤な不整脈などの合併症を誘発する
(症状) 非特異的な症状が多く予測していないと判断が遅れやすい
- ウエルニッケ脳症、意識障害、痙攣
- うっ血性心不全、不整脈、高血圧、低血圧
- 低血糖(高インスリンの場合と低インスリンの場合がある)
- 肝機能障害(栄養再開直後の劇症型と数週間して生じてくる比較的軽症の場合がある)
- 筋力低下、食慾不振
【リスク評価】
神経性食思不振症、慢性アルコール中毒、慢性的な低栄養など、10日間以上の絶食がある場合には考慮すべき
1. 以下の項目を1つ以上満たす場合
- BMI16未満
- 過去3−6月以内の意図しない15%以上の体重減少
- 10日間以上ほとんど栄養摂取をしていない
- 栄養開始前のK,P,Mgが低値
2. 以下の項目を2つ以上満たす場合
- BMI18.5未満
- 過去3−6月以内の意図しない10%以上の体重減少
- 5日間以上ほとんど栄養摂取をしていない
- 大量飲酒歴、インスリン、化学療法、制酸薬、利尿薬の使用歴
これらのリスクがある場合は必ず血清P,K,Mg,Ca,ビタミンB1のチェックを行う
【発症予防】
-
栄養再開後、各電解質は急激に低下することがあるので原則的には連日モニターする必要がある

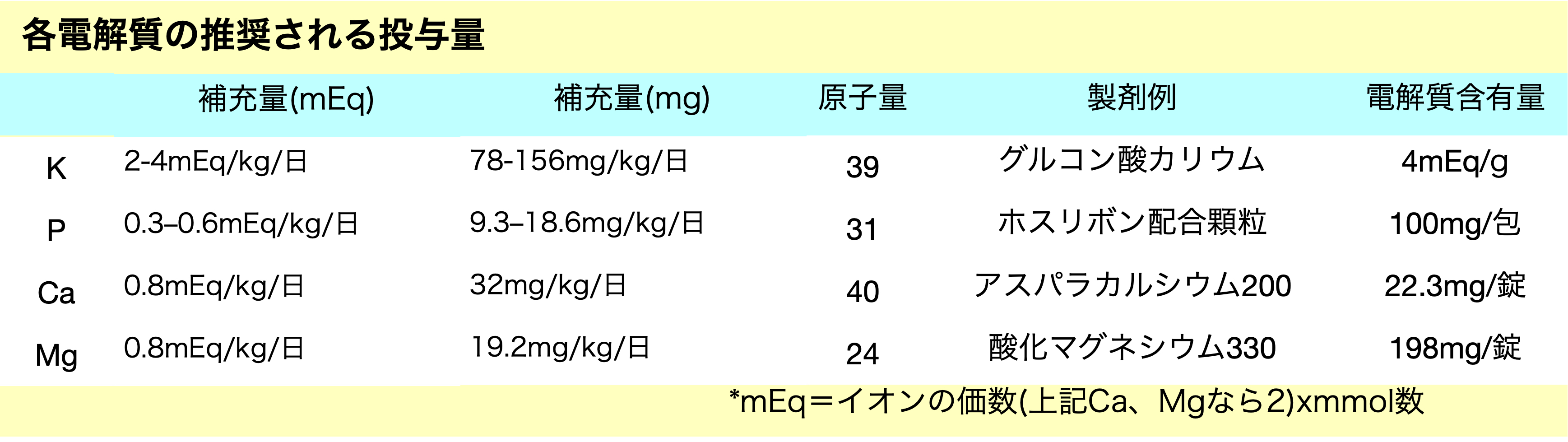
- これらの推奨量、特にKについては非現実的なので、実際には適量を投与しつつ加減することになると思う
- 実際は、投与量について十分な研究はされていない(*1)
- 参考文献)
- Hisham M Mehanna et.al Refeeding syndrome: what it is, and how to prevent and treat it BMJ 2008;336:1495-8
- 鈴木(堀田)眞理 「摂食障害の救急治療と 再栄養時のrefeeding症候群」日内会誌 105:676~682,2016
- 畦地英全 他「急性肝障害と低血糖に低インスリン血症を伴った飢餓状態の3例」JSPEN Vol. 1(3) 119-205 :2019
- Anno T, Kaneto H, Shigemoto R, et al. Hypoinsulinemic hypoglycemia triggered by liver injury in elderly subjects with low body weight : case reports. Endocrinol Diabetes Metab Case Rep 2018, doi : 10.1530/EDM-17-0155.